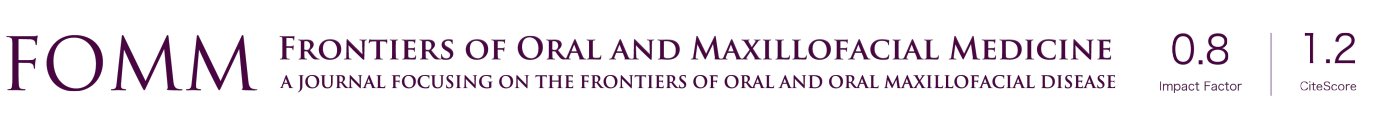上颌窦侧壁开窗面积对种植成功率影响的5~12年临床观察
引言
上颌窦提升术是种植修复萎缩上颌后牙区最广泛使用的外科手术之一[1]。这种手术技术的许多方面已被广泛分析,包括骨增量材料、超声技术、种植体同期植入、并发症及其处理[2]。上颌窦提升术的第一步是侧壁开窗口的设计。然而,侧壁开窗面积的大小对获得的骨增量、边缘骨吸收以及种植体成功率和存活率等的影响尚无中长期的研究。
自从Wallace等[3]提出了侧壁开窗的理想面积,即宽20 mm、高15 mm,关于侧壁开窗的大小是否会影响手术结果一直存在很大争议。讨论的主要焦点是通过保留更多的骨量和限制开窗的大小来获得更好的成骨能力。上述作者[3]指出,减小开窗面积具有优势,如可以改善骨增量后的愈合。Baldini等[4]比较了2种开窗面积(6 mm×6 mm与10 mm×8 mm)并得出结论,减小开窗面积不会影响手术过程的安全性。他们观察到两组在上颌窦骨增量方面没有统计学上显著差异,但开窗面积较大时,患者会经受更重的术后反应。Yu等[5]分析比较了开2个小窗与单开窗口,发现术前和术后一年上颌窦骨增量的骨水平变化在影像学上没有显著差异,作者还报道大面积的单开窗口会引起更大的结缔组织内陷。Peleg和 Avila-Oriz等[6,7]报道了类似的结果,当开窗的面积较大时,骨增量材料的稳定性较差。最近基于组织形态学分析的非临床证据表明,不同开窗大小的上颌窦提升术诱导的上颌窦底区新骨形成量相似[8]。因此,由于涉及超过24个月的纵向临床研究较少,加上文献报道的结果存在差异,我们决定开展一项回顾性队列研究,分析侧壁开窗面积的大小与上颌窦提升量、边缘骨吸收程度、同期或延期种植成功率和至少5年以上随访的种植体存活率的相关性。
以下内容根据STROBE报告清单(https://fomm.amegroups.com/article/view/10.21037/fomm-21-52/rc)呈现。
方法
试验设计
本试验为一项回顾性队列研究,包括至少 5 年的随访期。我们选择了2005—2011年在口腔外科(瓦伦西亚大学,西班牙瓦伦西亚)就诊的所有接受上颌后牙区(从第一前磨牙到第二磨牙)种植修复的患者。该研究遵守赫尔辛基宣言(2013 年修订),并获得了瓦伦西亚大学人类研究伦理委员会的批准(参考编号H1410262226693)。所有患者在纳入研究之前都签署了书面知情同意书。
研究对象
患者纳入年龄≥18岁,所有患者均经受上颌窦提升术伴同期或延期植入牙种植体。所有患者身体健康,没有器质性、生化或精神疾病(ASA Ⅰ);或患有中度全身性疾病,如糖尿病或控制良好的高血压,对日常活动没有影响(ASA Ⅱ)。每次随访时未进行 X 线检查(全景和根尖周 X 光片)的患者被排除,以及未按规定时间随访或随访期少于5年的患者也被排除。
根据剩余骨高度,行上颌窦提升术伴同期或延期植入种植体[9]。因此,研究队列分为两组:
- 第1组:骨高度 ≥4~6 mm ,患者行上颌窦提升术的同期植入种植体。
- 第2组:骨高度<4 mm ,患者行上颌窦提升术6 个月后延期植入种植体。
手术步骤
所有手术均由同一位外科医师(MPD)在局部麻醉下 (4%的阿替卡因和1:100,000肾上腺素)(Inibsa®,LliçadeVall,巴塞罗那,西班牙)完成。本研究中使用的种植体为Phibo® TSA种植体(PhiboDentalSolutions,S.L.,Sentmenat,巴塞罗那,西班牙)。两组的上颌窦提升手术过程相同。侧壁骨切除术用圆形碳化钨钻头开始并过渡至超声波骨刀(Surgysonic®,Esacrom,伊莫拉,意大利)。此时我们使用毫米级牙周探针测量计算侧壁开窗的面积。使用超声仪器结合刮治器进行了施耐德膜的分离。在所有病例中,我们都使用β-磷酸三钙(KeraOs®,Keramat S.L.U.,Ames,ACoruña, 西班牙) 作为唯一骨移植材料,侧壁开窗口覆盖可吸收胶原膜(Bio-Gide®,GeistlichPharma AG,Wolhusen,瑞士)。种植体按照制造商推荐的钻孔顺序放置,第1组在同期手术过程中,第2组在骨愈合后的第二次手术中。所有的种植体都为埋入式。
所有病例术后均给予同样的药物:阿莫西林/克拉维酸(Augmentine®,葛兰素史克公司S.A.,马德里,西班牙)500 mg每8 小时,给药 7 天;布洛芬(Bexistar®,LaboratorioBarcino,巴塞罗那,西班牙)600 mg每8 小时,给药3天;0.12% 洗必泰冲洗液(GUM®,John O. Butler Co.,芝加哥,伊利诺伊州,美国)每天 3 次冲洗,使用7天。
在所有病例中,愈合帽均在愈合期6个月后的第二次外科手术中放置。修复体制作时间大约是4周(图1)。

随访和定期维护
所有患者都接受了一年一度的定期随访,种植体得到专业清洁。在研究期间,患者至少接受5年的随访。统计计算使用了2个时间点:5 年随访(适用于所有病例)和最长随访时间(从 5~12 年不等)。为了更长时间点的随访,每个病例的最近随访时间点可用于数据分析。
数据采集
个人资料
我们记录了患者在手术时的年龄、全身性疾病、吸烟状况(非吸烟者、每天 <10 支烟、每天 11~20 支烟、每天 >20 支烟)[10]、饮酒(被定义为每天 >10 g酒精,相当于 250 mL啤酒)[11]和是否存在窦分隔。
侧壁开窗面积
在手术时,我们测量了侧壁开窗的面积。为了测量面积,我们使用毫米级探针测量了宽度和高度。正如 Avila-Ortiz 等[7]所指出的,在所有情况下,无论其形式如何,侧壁开窗都被视为四边形,它的面积是用一个简单的数学公式计算出来的(以mm2为单位)(图2)。
上颌窦情况
记录侧壁开窗时或施耐德膜剥离时施耐德膜的穿孔情况,并用毫米级牙周探针测量穿孔大小。
上颌窦提升量
如Peñarrocha等[12]所述,我们基于全景片(Orthopantomograph® OP 100,Instrumentarium Imaging,Tuusula,芬兰)使用Cliniview® 5.1版应用程序(Instrumentarium Imaging,Tuusula,芬兰)测量骨高度。我们首先进行全景X线片校准:在上颌窦提升同时植入种植体情况下,基于种植体的长度;而在延期植入种植体的情况下,使用放射树脂夹板内的 5 mm钢球。我们测量了从上颌窦底皮质骨到骨增量材料最高处的高度(以毫米为单位)。在延迟植入种植体的情况下,骨增量材料的首次测量是在预植入种植体的区域进行;在已经植入种植体的情况下,测量是在种植体的中心进行的。我们筛选了与植入的种植体数量一样多的测量点进行测量[1]。
边缘骨吸收
按照 Boronat 等[13]描述的方法评估边缘骨吸收(MBL)。使用 XMIND 口内系统(Groupe Satelec-Pierre Rolland,Bordeaux,法国)和 RVG 口内数字信号接收系统(Kodak Dental System,Atlanta,GA,USA)进行影像学检查。为了保证可重复性,刚性十字弓杆与咬合记录一起使用,Rinn XCP(Dentsply,Des Plaines,IL,美国)杆和环牢固地连接到杆上并连接 X-射线锥。接收器由杆中的一个槽固定。在修复体负载和每次随访时,对种植体的边缘骨吸收进行基于软件的测量(以毫米为单位)。为了测量目的,在种植体和修复体之间的连接点处选择了2个可见且易于定位的参考点。一条直线连接2个参考点,并被认为高度是零。为了确定骨吸收,从高度为零到与骨接触的种植体的近中和远中绘制一条垂线。种植体负载时和每次随访时记录的差值用于计算种植体近中和远中骨吸收[1]。
种植体成功率和存活率
种植成功的定义基于 Albrektsson 等[14]的临床和影像学标准。当种植体在口腔中并发挥其功能时,无论其状况如何,都视为种植体存活,种植体脱落被定义为没有存活的种植体。
统计学分析
使用描述性分析记录了侧壁开窗面积、边缘骨吸收以及上颌窦提升量的平均值、标准差 (SD)、最小值、最大值和中位数,以及成功率和存活率。鉴于样本量,分析方法是通过线性模型进行。使用广义估计方程 (GEE) 评估了在随访期间或在特定时间点的骨吸收(或骨量增加)与侧壁开窗面积之间的关系。主要观察指标和相关性应用卡方检验分析。该方法控制数据的层次结构以及随之而来的受试者内和上颌窦位点内相关性。相同类型的模型(GEE 逻辑回归)用于分析成功率和存活率。存活率分析针对潜在的影响因素(吸烟、酒精)进行了调整,从而控制了混杂偏倚的风险。对数秩和检验用于Kaplan-Meier 生存曲线分析。显著性水平确定为 5%(α=0.05)。假设 95% 的置信区间,总共 219 颗种植体在检测组间骨吸收差异的中小效应值(f=0.2) 方面的统计功效为 91%。假设受试者内相关性为中等(ρ=0.5),统计效能为 75%。
结果
我们评估了总共 150 例患者:76 例接受上颌窦提升并同期植入种植体(第 1 组),74 例接受上颌窦提升并延期植入种植体(第 2 组)。共有 40 例患者被排除在外:11 例是由于缺乏完整的影像学资料,29 例是因为缺乏定期的随访报告。
因此,最终样本由 110 例患者和 219 颗种植体组成。第 1 组包括 62 例患者,有 113 颗种植体和 75 次上颌窦手术,第 2 组包括 48 例患者,有 106 颗种植体和 56 次上颌窦提升手术,组间差异无统计学意义(P>0.05)。平均随访时间为 7.0±1.9 年(范围 5~12 年);患者平均年龄为 54.1±10.7 岁。在性别分布方面,两组均以女性为主,但未达到统计学意义(P=0.072,Chi2)。就年龄而言,各组之间未观察到显著差异(P=0.531)。27 例患者报告患有轻度全身性疾病(糖尿病、高血压或高胆固醇血症),两组之间没有发现差异(P=0.240,Chi2),也不影响种植体存活率(P=0.116,Chi2Wald)。在吸烟方面,第 1 组和第 2 组分别有 11 例和 16 例患者每天吸烟 <10 支,5例患者每天吸烟超过 20 支(第 1 组有 4 人,第 2 组有 1 人)。37 例患者报告饮酒(第 1 组 17 人,第 2 组 14 人)。各组间吸烟、饮酒分布比较差异无统计学意义(P>0.05,Chi2)。评估种植体存活率与吸烟相关性,在吸烟者中观察到更多的失败率,尽管它没有统计学意义(P=0.882,Chi2 Wald),也没有发现吸烟与种植体成功率的关系(P=0.486,Chi2 Wald)。
患者的饮酒习惯与较低的种植体存活率(P=0.933,Chi2 Wald)或种植成功率(P=0.589,Chi2 Wald)也无明显相关。在所有患者中,12 例患者有骨间隔。大多数属于第1组,相对于第2组的比例存在显著差异( P=0.006,Chi2)。骨间隔的存在与较低的存活率(P=0.422,Chi2 Wald)和成功率(P=0.734,Chi2 Wald)之间没有发现统计学上的显著关系(表1)。

Full table
侧壁开窗面积
侧壁开窗平均面积为187.6±97.8 mm2。第 1 组的平均面积为 172.7±82.6 mm2,而第 2 组为 206.9±112.5 mm2——组间无显著性差异(P=0.069,t 检验)
上颌窦黏膜情况
总计16%的病例发生了上颌窦黏膜穿孔,且在上颌窦提升并同期植入种植体组中更频繁发生。总体而言,上颌窦黏膜穿孔的平均面积为 4.9±2.3 mm2。第 1 组的平均大小为 4.6±1.7 mm2,第 2 组为 5.3±2.8 mm2,差异无统计学意义(P=0.500)。此外,穿孔的大小不影响种植成功率或存活率(P=0.198)。组间穿孔数比较无统计学意义(P=0.638,Chi2)。膜穿孔的患者没有出现明显的种植失败(P=0.182,Chi2),并且种植体植入成功率同样不受穿孔的影响(P=0.681,Chi2)。
上颌窦提升量
延期种植体植入组( 组2)的平均上颌窦提升量(10.1±3.3 mm)高于同期种植体植入组(组1)(8.2±2.2 mm)。在所有随访时间点差异均具有统计学意义(P<0.001)。表2 报告了在整个研究随访期间各组上颌窦提升量。
Full table
在分析随着时间的推移上颌窦提升量的变化,两组均记录到显著下降(P<0.001)。骨增量材料的最大吸收发生在前12个月,尽管从5年的随访中没有观察到进一步的统计学上显著的吸收(分别为 P=0.458 和 P=0.086,第 1 组和第 2 组)。这证明了骨增量材料的稳定性。我们同样发现上颌窦提升高度增加的差异(P<0.001):第 2 组的平均高度增加总是高于第 1 组——所有时间点的差异均具有统计学意义(P<0.001)。最后,随着时间的推移,两组上颌窦提升量相似(P=0.630)(表1)。在将上颌窦提升量与侧壁开窗大小联系起来时,两组均未观察到统计学上的显著关联。在任何研究时间点,更大面积的侧壁开窗均不影响骨移植物带来的高度增加(P>0.001)。
边缘骨吸收
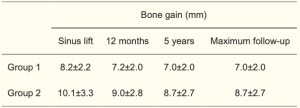
修复体负载12个月后,两组的平均边缘骨吸收为 0.4±0.4 mm。5 年时,第 1 组和第 2 组的边缘骨吸收分别为 0.8±0.6 mm 和 0.7±0.6 mm。在最长随访期后,第 1 组和第 2 组的边缘骨吸收分别为 0.9±0.6 mm 和 0.8±0.6 mm(表3)。在任何分析的时间点,各组之间没有统计学上的显著差异。在检查骨吸收与侧壁开窗大小之间的关系时,两组在 12 个月(P=0.788)、5 年(P=0.255)或最长随访期 (P=0.123)均未观察到统计学显著相关性。
Full table
种植体成功率和存活率
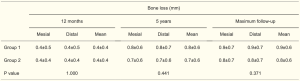
各组的成功率和成活率以及种植体脱落的数量见表4。第1组在1 年、5 年和最大随访时种植体的成功率分别为93.8%、93.8%和88%。第 2 组在 1 年、5 年和最长随访时的种植体成功率分别为 98.1%、91.5% 和 90.1%。在所有随访期间,第 1 组的各随访阶段种植体存活率均为 94.7%,负载第一年后没有种植体脱落记录。在第 2 组中,1 年、5 年和最长随访时的存活率分别为 98.1%、93.4% 和 93.4%。在各时间点,两组间种植体成功率或存活率没有统计学上的显著差异。
Full table
分析这些数据与侧壁开窗面积大小相关性,没有观察到侧壁开窗面积大小与种植体存活率(P=0.297,对数秩和检验)或成功率(P=0.405,对数秩和检验)显著相关。
使用广义估计方程 (GEE)评估吸烟和饮酒是否与种植体存活率相关。发现在吸烟者中种植体失败更为常见,但无统计学意义(P=0.882,Chi2)。在种植体成功率方面获得了类似的结果(P=0.486,Chi2)。另一方面,酒精摄入与较低的种植体存活率(P=0.933,Chi2)或成功率(P=0.589,Chi2)无关。
讨论
近年来,许多研究强调了减小侧壁开窗大小的优势——主要论点是通过尽可能多地保留上颌窦侧壁来实现更大的成骨潜力 [5,15-17]。一些学者报告,减小侧壁开窗的大小可以减少术后疼痛[18],患者表现出对这种微创技术的偏好[4]。其另一个优点是减少了在骨增量材料中结缔组织的数量,即使已经使用胶原膜覆盖了开窗口[19-21]。其缺点是技术难度较大,需要良好的手术技巧才能充分处理术中并发症(如膜穿孔、出血)[4]。
我们分析了患者在手术时是否存在全身性疾病(糖尿病、高血压、高胆固醇血症),两组之间没有发现统计学上的显著差异。大多数研究不包含此变量。Johansson等[22]根据ASA 1或2量表对患者进行分类。在分析有系统性疾病的患者时,ASA 2 发现上颌窦提升组中的所有患者都有一个或多个种植体脱落。然而,ASA 2 患者的数量较少,无法建立 ASA 指数与种植体失败之间的统计关系。Wannfors等[23]也没有发现 ASA 2 患者的失败风险更高。
我们观察到每日吸烟量多的患者种植失败的概率更大,尽管没有统计学意义。一篇包括 8 篇文章(3 篇前瞻性研究和 5 篇回顾性研究)的系统评价[24]报告了类似的结果。在联合评估这 8 项研究时,吸烟与更高的种植体失败率有关。然而,仅考虑三项前瞻性研究,在吸烟者和非吸烟者之间没有观察到种植体成功率的差异。饮酒对种植体成功率没有影响。应该注意的是,酒精会影响骨增量效果,因为酗酒的患者会出现多种不良因素,例如营养不良、口腔卫生差和未能遵循医师建议[25]。必须仔细评估此类患者是否同时应用其他物质或可能的成瘾。
诸如窦隔之类的解剖结构变化增加了上颌窦穿孔的风险[26],这将迫使修改侧壁开窗的设计[27]。建议在隔膜两侧制作2个窗口或制作一个 W 形窗口。在对 Maestre 等[28]发表的文献回顾中发现 13% 到 35.3% 的上颌窦有分隔但这些不是进行上颌窦提升的禁忌证。在我们的研究中,10.9% 的患者存在分隔,这略低于文献综述中的描述。
在计算开窗面积时,我们假设了一个四边形,如 Avila-Ortiz 等[7]所示。由此产生的开窗平均面积 (187.6±97.8 mm2) 大于其他先前制作较小面积窗口的研究 [4,5]。但该面积与Wallace等提出的理想窗口的面积相似[3]。在最后一次随访中,我们记录了第1组和第2组的平均边缘骨吸收0.9±0.6 mm和0.8±0.6 mm。这些结果与 Felice 等一年后随访获得的结果非常相似[29]。所达到的上颌窦提升是根据校准的全景X线片确定的。为了校正可能放大了的图像,我们使用已知长度的植入物或放射树脂夹板内的5 mm钢球作为参考。全景射线照相技术的使用可能被视为一种限制,尽管它们已被验证用于此类研究[30,31]。上颌窦提升高度在前 12 个月显著下降,但在植体负载5年后趋于稳定。Zijderveld 等的研究报告了非常相似的结果[32],上颌窦提升高度的下降主要在1.5年后观察到,5年随访后实际情况稳定。最大随访时,两组平均成功率为89.05%,存活率为94.05%,与系统评价中分析的大多数研究结果相似[2]。
我们记录了16%的窦膜穿孔发生率,平均大小为 4.9 mm。在这方面,文献中发现的数据是不一致的。一些作者认为上颌窦黏膜穿孔和种植体存活率之间有相关性 [33,34],而其他作者没有发现这种相关性的证据[35]。在我们的研究中,穿孔的存在和大小都不会影响种植体的成功率或存活率。正如 Froum 等所指出的,这可能是由于穿孔的面积很小[36],上颌窦黏膜穿孔不会影响种植体存活或重要骨的形成,前提是确保充分修复。
在检查窗口大小对不同研究参数(边缘骨吸收、上颌窦提升、成功率和存活率)的影响时,没有观察到相关性。Yu等研究了边缘性骨吸收[5],在比较标准面积的单个横向窗口与2个小窗口时,作者观察到两组之间的边缘骨吸收没有显著差异。这些结果与我们自己的发现一致,开窗大小和边缘骨吸收没有显著差异。关于开窗大小对上颌窦提升的影响,Baldini 等[4]在比较6 mm×6 mm窗口和10 mm×8 mm窗口时没有记录到显著差异。Lu等报道了类似的结果[37],在比较高度为3~5 mm和6~8 mm的窦窗时,他们观察到种植体的高度没有显著差异。这两项研究都是一年的随访期。这些临床发现与随机比较不同开窗口大小的上颌窦提升的组织形态测量研究报告的数据一致,上颌窦提升高度没有差异[8]。在本研究中,窦的大小对所达到的上颌窦提升没有统计学上的显著影响。关于种植体的存活率,Lu等[37]发现小窗口(高度3~5 mm)和标准窗口(6~8 mm)之间在一年内没有显著差异。Yu等[5]在他们对2个微型窗口的研究中,观察到各组之间在种植体存活率方面没有差异。在本研究中,我们同样记录了两组之间没有显著差异。
本研究为目前较少有研究涉及的一个种植临床问题提供数据支持。但它有许多局限性,例如其所涉及的设计为回顾性研究以及没有对同一干预组中的不同开窗大小进行比较。另一方面,需要将文献中公认的协变量和潜在效应修正因素(例如吸烟和饮酒)纳入分析中,从而可以最大限度地减少和控制混杂因素。我们的研究结果可以外推到没有相关全身性疾病的患者,这些患者需要在上颌窦提升的同期或延期进行种植治疗。本研究为 5~12 年的随访期内提供了可预测的结果。未来需进行前瞻性和对照试验,以进一步证实所获得的结果。
结论
在至少 5 年的随访期内,上颌窦提升手术中侧壁开窗面积的大小不会影响边缘骨吸收或种植体的成功率和存活率,上颌窦提升骨增量效果同样不受侧壁开窗大小的影响。
Acknowledgments
Funding: The present study was performed with resources of the University of Valencia.
Footnote
Provenance and Peer Review: This article was commissioned by the Guest Editor (Mario Pérez-Sayáns) for the series “Marginal Bone Loss in Dental Implants: Factors Affecting and How to Prevent It” published in Frontiers of Oral and Maxillofacial Medicine. The article has undergone external peer review.
Reporting Checklist: The authors have completed the STROBE reporting checklist. Available at https://fomm.amegroups.org/article/view/10.21037/fomm-21-52/rc
Data Sharing Statement: Available at https://fomm.amegroups.org/article/view/10.21037/fomm-21-52/dss
Peer Review File: Available at https://fomm.amegroups.org/article/view/10.21037/fomm-21-52/prf
Conflicts of Interest: All authors have completed the ICMJE uniform disclosure form (available at https://fomm.amegroups.org/article/view/10.21037/fomm-21-52/coif). The series “Marginal Bone Loss in Dental Implants: Factors Affecting and How to Prevent It” was commissioned by the editorial office without any funding or sponsorship. The authors have no other conflicts of interest to declare.
Ethical Statement: The authors are accountable for all aspects of the work in ensuring that questions related to the accuracy or integrity of any part of the work are appropriately investigated and resolved. The study was carried out in abidance with the Declaration of Helsinki (as revised in 2013) referred to research in humans, and was approved by the local Ethics Committee for Human Research of the University of Valencia (Ref. H1410262226693). All patients gave written informed consent prior to inclusion in the study.
Open Access Statement: This is an Open Access article distributed in accordance with the Creative Commons Attribution-NonCommercial-NoDerivs 4.0 International License (CC BY-NC-ND 4.0), which permits the non-commercial replication and distribution of the article with the strict proviso that no changes or edits are made and the original work is properly cited (including links to both the formal publication through the relevant DOI and the license). See: https://creativecommons.org/licenses/by-nc-nd/4.0/.
References
- Romero-Millán J, Hernández-Alfaro F, Peñarrocha-Diago M, et al. Simultaneous and delayed direct sinus lift versus conventional implants: Retrospective study with 5-years minimum follow-up. Med Oral Patol Oral Cir Bucal 2018;23:e752-60. [Crossref] [PubMed]
- Pjetursson BE, Tan WC, Zwahlen M, et al. A systematic review of the success of sinus floor elevation and survival of implants inserted in combination with sinus floor elevation. J Clin Periodontol 2008;35:216-40. [Crossref] [PubMed]
- Wallace SS, Tarnow DP, Froum SJ, et al. Maxillary sinus elevation by lateral window approach: evolution of technology and technique. J Evid Based Dent Pract 2012;12:161-71. [Crossref] [PubMed]
- Baldini N, D'Elia C, Bianco A, et al. Lateral approach for sinus floor elevation: large versus small bone window - a split-mouth randomized clinical trial. Clin Oral Implants Res 2017;28:974-81. [Crossref] [PubMed]
- Yu H, Qiu L. A prospective randomized controlled trial of two-window versus solo-window technique by lateral sinus floor elevation in atrophic posterior maxilla: Results from a 1-year observational phase. Clin Implant Dent Relat Res 2017;19:783-92. [Crossref] [PubMed]
- Peleg M, Garg AK, Misch CM, et al. Maxillary sinus and ridge augmentations using a surface-derived autogenous bone graft. J Oral Maxillofac Surg 2004;62:1535-44. [Crossref] [PubMed]
- Avila-Ortiz G, Wang HL, Galindo-Moreno P, et al. Influence of lateral window dimensions on vital bone formation following maxillary sinus augmentation. Int J Oral Maxillofac Implants 2012;27:1230-8. [PubMed]
- Scala A, Viña-Almunia J, Carda C, et al. Sequential healing of the elevated sinus floor with different size of antrostomy: a histomorphometric study in rabbits. Oral Maxillofac Surg 2020;24:403-10. [Crossref] [PubMed]
- Jensen OT, Shulman LB, Block MS, et al. Report of the Sinus Consensus Conference of 1996. Int J Oral Maxillofac Implants 1998;13:11-45. [PubMed]
- Martorell-Calatayud L, Romero-Millán J, Peñarrocha-Oltra D, et al. Influence of smoking and oral higiene on succes of implants placed after direct sinus lift. Journal of Oral Science & Rehabilitation. 2015;1:70-5.
- Galindo-Moreno P, Fauri M, Avila-Ortiz G, et al. Influence of alcohol and tobacco habits on peri-implant marginal bone loss: a prospective study. Clin Oral Implants Res 2005;16:579-86. [Crossref] [PubMed]
- Peñarrocha-Diago M, Peñarrocha-Diago M, Sanchez-Recio C, et al. Osteotomy in direct sinus lift. A comparative study of the rotary technique and ultrasound. Med Oral Patol Oral Cir Bucal 2012;17:e457-61. [Crossref] [PubMed]
- Boronat A, Peñarrocha M, Carrillo C, et al. Marginal bone loss in dental implants subjected to early loading (6 to 8 weeks postplacement) with a retrospective short-term follow-up. J Oral Maxillofac Surg 2008;66:246-50. [Crossref] [PubMed]
- Albrektsson T, Zarb G, Worthington P, et al. The long-term efficacy of currently used dental implants: a review and proposed criteria of success. Int J Oral Maxillofac Implants 1986;1:11-25. [PubMed]
- Jung UW, Hong JY, Lee JS, et al. A hybrid technique for sinus floor elevation in the severely resorbed posterior maxilla. J Periodontal Implant Sci 2010;40:76-85. [Crossref] [PubMed]
- Pariente L, Dada K, Daas M. Mini-lateral windows for minimally invasive maxillary sinus augmentation: case series of a new technique. Implant Dent 2014;23:371-7. [Crossref] [PubMed]
- Hong JY, Baek WS, Cha JK, et al. Long-term evaluation of sinus floor elevation using a modified lateral approach in the posterior maxilla. Clin Oral Implants Res 2017;28:946-53. [Crossref] [PubMed]
- Nickenig HJ, Wichmann M, Zöller JE, et al. 3-D based minimally invasive one-stage lateral sinus elevation - a prospective randomized clinical pilot study with blinded assessment of postoperative visible facial soft tissue volume changes. J Craniomaxillofac Surg 2014;42:890-5. [Crossref] [PubMed]
- Barone A, Ricci M, Grassi RF, et al. A 6-month histological analysis on maxillary sinus augmentation with and without use of collagen membranes over the osteotomy window: randomized clinical trial. Clin Oral Implants Res 2013;24:1-6. [Crossref] [PubMed]
- Scala A, Lang NP, Velez JU, et al. Effects of a collagen membrane positioned between augmentation material and the sinus mucosa in the elevation of the maxillary sinus floor. An experimental study in sheep. Clin Oral Implants Res 2016;27:1454-61. [Crossref] [PubMed]
- Favero V, Lang NP, Canullo L, et al. Sinus floor elevation outcomes following perforation of the Schneiderian membrane. An experimental study in sheep. Clin Oral Implants Res 2016;27:233-40. [Crossref] [PubMed]
- Johansson B, Wannfors K, Ekenbäck J, et al. Implants and sinus-inlay bone grafts in a 1-stage procedure on severely atrophied maxillae: surgical aspects of a 3-year follow-up study. Int J Oral Maxillofac Implants 1999;14:811-8. [PubMed]
- Wannfors K, Johansson B, Hallman M, et al. A prospective randomized study of 1- and 2-stage sinus inlay bone grafts: 1-year follow-up. Int J Oral Maxillofac Implants 2000;15:625-32. [PubMed]
- Chambrone L, Preshaw PM, Ferreira JD, et al. Effects of tobacco smoking on the survival rate of dental implants placed in areas of maxillary sinus floor augmentation: a systematic review. Clin Oral Implants Res 2014;25:408-16. [Crossref] [PubMed]
- Li J, Wang HL. Common implant-related advanced bone grafting complications: classification, etiology, and management. Implant Dent 2008;17:389-401. [Crossref] [PubMed]
- Chanavaz M. Maxillary sinus: anatomy, physiology, surgery, and bone grafting related to implantology--eleven years of surgical experience (1979-1990). J Oral Implantol 1990;16:199-209. [PubMed]
- van den Bergh JP, ten Bruggenkate CM, Disch FJ, et al. Anatomical aspects of sinus floor elevations. Clin Oral Implants Res 2000;11:256-65. [Crossref] [PubMed]
- Maestre L, Galán S, Rubio M, et al. Maxillary sinus septa: a systematic review. Med Oral Patol Oral Cir Bucal 2010;1:383-6. [Crossref]
- Felice P, Pistilli R, Piattelli M, et al. 1-stage versus 2-stage lateral sinus lift procedures: 1-year post-loading results of a multicentre randomised controlled trial. Eur J Oral Implantol 2014;7:65-75. [PubMed]
- Harris D, Buser D, Dula K, et al. E.A.O. guidelines fo the use of diagnostic imaging in implant dentistry. A consensus workshop organized by the European Association for Osseointegration in Trinity College Dublin. Clin Oral Implants Res 2002;13:566-70. [Crossref] [PubMed]
- Angelopoulos C, Thomas SL, Hechler S, et al. Comparison between digital panoramic radiography and cone-beam computed tomography for the identification of the mandibular canal as part of presurgical dental implant assessment. J Oral Maxillofac Surg 2008;66:2130-5. [Crossref] [PubMed]
- Zijderveld SA, Schulten EA, Aartman IH, et al. Long-term changes in graft height after maxillary sinus floor elevation with different grafting materials: radiographic evaluation with a minimum follow-up of 4.5 years. Clin Oral Implants Res 2009;20:691-700. [Crossref] [PubMed]
- Hernández-Alfaro F, Torradeflot MM, Marti C. Prevalence and management of Schneiderian membrane perforations during sinus-lift procedures. Clin Oral Implants Res 2008;19:91-8. [PubMed]
- Viña-Almunia J, Peñarrocha-Diago M, Peñarrocha-Diago M. Influence of perforation of the sinus membrane on the survival rate of implants placed after direct sinus lift. Literature update. Med Oral Patol Oral Cir Bucal 2009;14:E133-6. [PubMed]
- Nkenke E, Stelzle F. Clinical outcomes of sinus floor augmentation for implant placement using autogenous bone or bone substitutes: a systematic review. Clin Oral Implants Res 2009;20:124-33. [Crossref] [PubMed]
- Froum SJ, Khouly I, Favero G, et al. Effect of maxillary sinus membrane perforation on vital bone formation and implant survival: a retrospective study. J Periodontol 2013;84:1094-9. [Crossref] [PubMed]
- Lu W, Xu J, Wang HM, et al. Influence of Lateral Windows with Decreased Vertical Height Following Maxillary Sinus Floor Augmentation: A 1-year Clinical and Radiographic Study. Int J Oral Maxillofac Implants 2018;33:661-70. [Crossref] [PubMed]

王旭竹
香港大学牙医学院牙周种植科博士研究生,师从Prof. Maurizio Tonetti教授。国际牙科研究协会(IADR)会员。曾主持国家级大学生创新创业训练计划创新训练项目1项。(更新时间:2023-03-31)

吴轶群
教授、主任医师,博士生导师。现为国际口腔种植协会专家委员会委员(ITI Fellow),国际口腔种植协会中国分会国际联络部主任,中华口腔医学会口腔种植专业委员会副主任委员,上海市口腔医学会理事。曾赴美国纽约大学牙学院和瑞士伯尔尼大学牙学院研修口腔种植新技术。
长期从事口腔及颅颌面种植的临床和基础研究工作,在国内首次运用颧种植体治疗上颌骨严重萎缩患者,同时将此技术应用于先天性无牙颌患者的口腔功能重建,目前在国际上处于领先地位。首次提出并实现了颧种植体与骨瓣结合修复上颌骨缺损患者的咀嚼功能。
参与课题曾获得两项上海市科技进步一等奖。发表论文30余篇,近三年来以第一作者或通讯作者发表SCI论文7篇,参编著作6部。目前主持4项课题,其中作为项目负责人获国家自然科学基金1项,获市局级以上课题1项,获发明专利1项。2007年,获得上海市科技进步一等奖:口腔颌面部肿瘤根治术后缺损的形态与功能重建(第13完成人);2009年,获得第八届上海医学科技奖三等奖:上颌骨大型缺损功能性重建的数字技术与临床应用(第五完成人);2010年,获得上海市科技进步一等奖:下颌骨缺损的形态和功能重建(第九完成人)。(更新时间:2023-03-31)
(本译文仅供学术交流,实际内容请以英文原文为准。)
Cite this article as: Romero-Millán J, Aizcorbe-Vicente J, Soto-Peñaloza D, Peñarrocha-Diago M, Peñarrocha-Diago M, Peñarrocha-Oltra D. Influence of the area of the lateral window upon the radiological parameters and implant success in patients with direct sinus lift after 5–12 years of follow-up. Front Oral Maxillofac Med 2021;3:35.