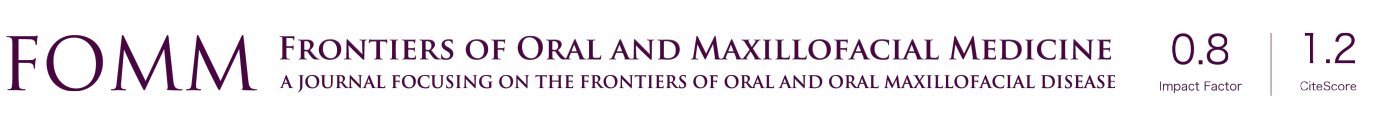评估头颈癌患者关注清单在一组参加门诊常规多学科言语和语言治疗/营养随访患者中的应用
引言
头颈癌(Head and neck cancer,HNC)的治疗可导致非常严重的功能障碍,通常涉及沟通和吞咽困难,这与较差的健康相关生活质量(Health related quality of life,HRQOL)有关[1]。言语和语言治疗师(Speech and language therapists,SLTs) 和营养师(Diets) 是多学科团队(Multidisciplinary team,MDT)中的关键成员,他们的职责中重要部分是帮助优化患者的临床预后、提升机体功能和提高HRQOL[2]。包含SLT和Diet康复门诊的MDT团队通过关注患者特定问题、识别早期问题并提供干预,提供了帮助患者康复的机会。然而,要引出未被满足的支持性护理需求可能很困难[3]。各种患者报告的结果测量(Patient reported outcome measures,PROMS)已用于评估HNC治疗后的吞咽、声音和言语功能[4,5]。这些通常是基于问卷,完成起来可能很耗时,而且它们不能总是充分被捕捉到的影响交流、吞咽和营养功能的广泛的身体、心理和社会因素。有一些复杂程度不同的客观评估指标可供临床医生使用,如体重、体重指数、吞咽、摄影检查和语言清晰度。然而,这些对功能结果的测量并不一定与个别患者的HRQOL直接相关,而且可能错过患者对不良结果的反馈。患者很重视讨论他们所关心问题的机会[6],有各种工具可以帮助识别在HNC康复中未被满足的需求[7]。头颈部患者关注清单(Patient Concerns Inventory-Head and Neck,PCI-HN)是一个特定情况的项目提示列表[8],患者在预约前从中选择,以帮助指导门诊咨询。PCI-HN 包含 56 个条目,涵盖与治疗后遗症相关的关注问题。它有助于集中咨询[9]、帮助临床医生与患者沟通[10]、提供临床帮助[11],并且在日常实践中使用起来足够简单[12]。一篇系统性的综述推荐了PCI-HN,特别强调了内容正确性相比定量心理测量特性的重要性[7]。
PCI-HN是为以咨询为主导的HNC门诊开发的。然而,它涵盖了与SLT和饮食干预相关的若干治疗问题,PCI-HN项目中包含了患者提出的十个最常见问题,比如咀嚼/进食困难、吞咽困难、语音不被理解[13,14]。它还包含了治疗后患者提出的常见的几个更广泛的问题,例如(化疗)放疗后的口干和味觉丧失,这是口腔摄入症状的驱动因素[15-17]。疲劳也是一个重要问题,因为它会导致情绪低落,从而加剧吞咽问题,进而影响食欲、营养和体重丧失[18]。PCI-HN已被制作成单页的提示单[14],这种方法的优点是,它提供了一种简单的方法,确保患者在会诊时想要讨论的问题不会被遗漏。
已经发表的多种队列研究证明了PCI-HN在临床咨询中的价值[7-12]。然而,据我们所知,尚未有研究评估在其他MDT临床环境中实践是否有其他益处。我们相信这是在常规SLT/饮食治疗后康复门诊患者中关于PCI-HN应用情况的首次报道。
在我们诊疗中心,所有患者在治疗后都被转诊到SLT/饮食联合门诊。该门诊的目的是提供与沟通、吞咽和营养以及其他治疗项目关联的综合、实时干预措施,并通过康复为他们提供支持。根据我们的经验,患者还经常提出影响其生活质量(Quality of life,QOL)的更广泛问题。因此,我们假设PCI-HN是一种可以在我们临床中用于指导会诊的工具。在我们诊疗中心,患者在治疗后的早期就会被看到,这为临床医生提供了一个理想的机会去解决所关注的问题,并在适当的时候,为其他服务提供指示。
本研究的目的是评估PCI-HN作为常规护理的辅助,在SLT/饮食治疗联合门诊中的应用情况。
本文根据STROBE清单(见https://fomm.amegroups.com/article/view/10.21037/fomm-21-81/rc)进行撰写。
方法
2019年1月30日至2020年3月19日,在一个信托机构的两个门诊(涉及两个SLT门诊和两个饮食随访门诊)的面对面SLT/饮食治疗后康复门诊中,前瞻性招募患者。所有头颈癌治疗后的患者都被转诊到该门诊,如果患者被诊断为HNC并接受了手术、化疗和/或根治性放疗,就有资格参加研究。那些有认知障碍或精神障碍以及复发的患者被排除在外。
PCI-HN由56个项目组成,分为几个领域:①身体和功能健康(29项);②与治疗相关(4项);③社会关怀/社会健康(9项);④心理和情感健康/精神(14项)[9]。患者在到达诊所时,一个门诊的治疗师和另一个门诊的接待处要求其完成纸质版的PCI-HN,完成的纸质版将在门诊咨询时使用。纸上还有一个关于总体QOL的问题(优秀、非常好、良好、一般、较差、非常差),要求患者不仅考虑身体和精神健康,还要考虑其他因素,如家庭、朋友、精神或个人休闲活动,这些对他们享受生活很重要。该提示清单曾在一项国际PCI-HN研究中使用过[14]。患者被要求在随访期间的每次复查中都要使用它。
从2019年8月开始,我们对PCI-HN进行了评估,包括一个纸质反馈,其向患者提出了5个问题(每个问题采用5点李克特量表):①完成PCI-HN的建议程度(非常容易、容易、不容易也不难、难、非常难);②在他们的预约过程中是否出现了问题(完全没有、有点、有点、非常多、不确定)。③他们选择的PCI-HN项目在多大程度上包含在他们的咨询中(肯定是,也许是,不确定,也许不是,肯定不是);④使用PCI-HN是否帮助他们与临床医生沟通(肯定是,也许是,不确定,也许不是,肯定不是);⑤他们是否愿意在未来预约中继续使用PCI-HN(肯定是,也许是,不确定,也许不是,肯定不是)。
统计分析
Mann-Whitney(2个对照组)检验或Kruskal-Wallis(>2个组)检验用于比较患者组别(性别、年龄、肿瘤部位、总体临床阶段、主要治疗方法)在选择PCI-HN项目的总数以及在身体和功能健康领域选择项目的数量。Fishers精确检验用于比较患者组别在选择其他三个PCI-HN领域中的一个或多个项目时,关于选择特定PCI-HN项目和总体QOL相关的情况。Spearman's Rho用于测量总体QOL(6分制)与PCI-SN项目总数之间的相关性。McNemar's检验用于评估第一次和第二次PCI-HN场合中报告总体QOL良好或更好的患者百分比的变化。所有的分析和图表都使用了SPSS 25版本。
伦理声明
本研究是根据《赫尔辛基宣言》(2013年修订)进行的。本研究的数据是在HNC常规随访门诊中收集的。本研究获得了Shrewsbury和 Telford医院信托审计部门的地方审计批准,但不需要正式的IRAS伦理批准。所有参与者都签署了知情同意。
结果
我们在2019年1月30日至2020年3月19日期间从100例连续纳入患者的样本中招募了94例患者,他们首次使用PCI-HN的时间中位数(IQR)为治疗结束后的2.4(1.3~7.1)个月。年龄中位数(IQR)为65(60~72)岁,68%(64)为男性;其他患者特征如表1所示。由于COVID 19,招募和随访工作于2020年3月停止。
94例患者在研究期间共使用了228次PCI-HN,其中3例患者拒绝使用5次;29例患者仅使用一次,34例使用两次,13例使用三次,18例使用4至9次。因此,有65例患者使用过一次以上的PCI-HN,第二次PCI-HN的中位数(IQR)为1.6(1.2~2.3)个月,范围为第一次后的0.3~11个月,随后的69次中位数(IQR)为5.5(3.5~7.4)个月,范围为2~12个月。在完成一次PCI-HN后,有4例患者因死亡(1人)或复发(3人)而失去研究资格。首次使用时,最常见的选择(图1)是口干(62%)、咀嚼/进食(55%)、黏液(44%)、吞咽(41%)、食欲(35%)、疲劳/疲倦(34%)、能量水平(33%)、咳嗽(28%)、体重(28%)、语言/声音/被理解(27%)和味道(27%)。最初选择最多的一组项目尽管在复诊时选择的频率有所降低,但也是复诊时选择最多的项目(表2)。减少最多的是对咀嚼/进食、黏液、咳嗽、吞咽和能量水平的选择。
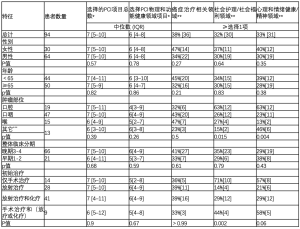
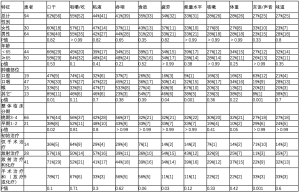
最初选择的PCI-HN项目总数的中位数(IQR)为7(5~10),其中以身体和功能健康领域的项目为主(表3),其中位数(IQR)为6(4~8)。在所有测量的病例组别中都注意到身体和功能健康领域的项目的主导地位,但不包括患有口腔肿瘤的患者组别和仅接受手术治疗的患者组别。在这些患者中,选择社会和心理领域项目的比例较高。就首次使用PCI-HN时通常选择的具体项目而言(表4),口腔肿瘤患者选择语言/声音问题的比例较高,相反,其他部位肿瘤的患者选择疲劳和能量水平项目的比例较高。仅接受手术治疗的患者在选择语言/声音问题方面有类似的趋势,而接受放疗+/-化疗的患者在选择疲劳和能量水平项目方面也有类似的趋势。19例口腔肿瘤患者中,有12例只接受了手术治疗,45例口咽肿瘤患者中,有34例接受了放疗和化疗,但未进行手术。晚期肿瘤患者中选择口干和体重问题的比例较高。表 4 中未显示的其他显著相关性,肿瘤发生部位对张口的影响(7/19口腔 vs. 4/47口咽 vs. 0/15喉 vs. 0/13其他,P= 0.001),不同年龄组别和肿瘤发生部位对经皮内窥镜胃造口术(Percutaneous endoscopic gastrostomy,PEG)的差异,年龄组(65岁以下15/44 vs. 65岁以上5/49,P=0.006)和肿瘤部位(1/19 vs. 17/47 vs. 2/15 vs. 0/13, P=0.003),以及肿瘤发生部位组别对癌症复发的恐惧的差异(10/19 vs. 6/47 vs. 2/15 vs. 2/13, P=0.005)。
Full table
Full table
总体QOL,19%(17/91)表示“非常好”或“出色”,34%(31)表示“好”,33%(30)表示“一般”,14%(13)表示“差”或“非常差”。在62例第二次使用PCI-HN且两次都报告总体QOL的患者中,报告QOL良好或更好的比例从47%(29)上升到66%(41),McNemar检验P=0.01。病例组合与第一次报告的总体QOL良好或更好没有明显的联系,也与第一次和第二次报告之间的变化没有明显的联系(附录1)。总体QOL(六点量表)与所选PCI-HN项目的总数有关,Spearman Rho =0.47,P<0.001,n=91,图2。
从2019年8月起,有33例患者填写了35份评估表,其中16份在第一次使用PCI-HN时完成,19份在随后使用时完成。66%(23/35)比列表示PCI-HN“非常容易”完成(首次占63%,随后使用时占68%),其余的人表示“容易”,94%(33/35)的比列表示“完全”不会对门诊的运行带来问题,91%(32/35)的比列表示PCI-HN项目“肯定会”在咨询中被讨论,91%(32/35)表示PCI-HN“肯定是”有助于与临床医生沟通,83%(29/35)表示他们“肯定会”继续使用PCI-HN。除了两例患者表示在他们的门诊过程中出现了“一点”问题外,所有5个问题都没有负面回答。
讨论
HNC之后的SLT和饮食学审查是多学科交叉不可分割的一个组成部分。它提供了一个讨论和评估治疗结果的参考点,给予建议,并提供干预措施以帮助恢复。在一些研究中,PCI-HN在门诊咨询中的用处已经得到验证[7-12]。然而,据我们所知,本研究是第一次在参加常规SLT/饮食治疗后康复门诊的患者中报道PCI-HN。连续纳入的患者有助于减少无应答者的偏差和94%的参与度。94例中只有3例在5次门诊时拒绝使用PCI,这似乎是一个个人偏好的问题,而不与任何具体的临床特征相关。在任何可能的情况下,尊重患者对护理的选择是很重要的方面,这么多患者选择完成PCI对提示列表方法的一个积极方面。PCI-HN单页表具有有效性,已在一项更大的国际研究中使用[14]。PCI-HN表格是在到达门诊时完成的,反映了在预约前常规临床实践中的情况。治疗后完成的时间是不固定的,有些患者会多次填写。然而,这只是一个时间先后的问题,早期的患者更有可能被更多地看到。单页纸设计的PCI-HN[14]可以在常规的临床环境中使用,而无需使用技术。此外,在时间有限的临床情况下,它促进了以患者为主导的咨询方法。这也支持了对癌症患者进行个性化分层随访(Personalized Stratified Follow Up,PSFU)的做法,这是一种使诊疗适应患者需求的有效方法,使服务更有效率和减少成本[19]。
本研究的重点是对将PCI纳入患者治疗后评估的相关反思。大多数患者认为它很容易完成,它对门诊的运行没有造成任何问题,医患讨论相关问题,而且患者希望继续使用它。除了两名患者表示在他们的门诊过程中出现了“一点”问题外,没有任何负面的反应。
所有领域都报告了广泛关注的问题(表2),这表明SLT和饮食随访在帮助患者的健康方面的作用不仅仅是治疗对身体和功能影响,而与MDT有更广泛的合作。最常见的选择是口干、咀嚼/进食、黏液、吞咽、食欲、疲劳/疲倦、能量水平、咳嗽、体重、语言/声音/被理解和味道。黏液增多、咀嚼/进食和吞咽困难是治疗后常见的报告[15,16]。口干和味觉变化也会持续存在,这些与口腔摄入量明显相关[16,17]。疲劳、能量水平和食欲是HNC治疗后普遍报告的问题,并可能影响饮食[18,20]。研究发现,患者会将他们的口腔摄食量与疲劳联系起来。围绕睡眠时间表安排饮食是有问题的,因为有些人要睡很长时间。患者概述了对食物普遍失去兴趣,他们不会操心吃什么,而且经常错过饭点。吃饭、挑选食物和烹饪改变口感的行为是一件苦差事,而且很费力,会加剧疲劳和减少动力[21]。疲劳和情绪之间往往有关系,这可能影响食欲、获取营养和减轻体重[18]。营养是患者经常关注的问题[22,23],体重下降与QOL的下降独立相关,并对生存有负面影响[24-26]。患者往往注重维持或增加体重,并将其作为治疗效果的晴雨表。当他们不能从食物中获得乐趣时,这往往是一个与口腔摄入有关的激励因素[21]。言语和声音的变化在外科手术和肿瘤治疗后也很常见,而且常常是SLT干预的重点[2]。
患者所提及的关注问题与其他研究大致相似[13,14],大量患者报告了关于口干、咀嚼/进食、黏液、吞咽、疲劳/疲倦和语言/声音/被理解等问题。然而,也有一些差异。我们的研究显示对味觉、咳嗽、食欲和体重的关注频率更高。味觉通常与治疗后的毒性有关,它可能是恢复完全口服的一个障碍[16,17]。咳嗽可能与吞咽困难有关,而食欲和体重往往是这个群体饮食咨询的重点。相反,在患者对外科医生门诊咨询中,重点往往是担心癌症复发、牙齿问题、头颈肩部疼痛、癌症治疗和张口等其他问题[13,14]。这些问题适合向诊断和治疗患者的外科团队提出。因此,患者似乎会根据咨询内容强调不同的项目。
患者提出的问题在一定程度上因肿瘤部位和分期而异(表4),但由于样本在治疗方式上的异质性,对此很难解释。在我们的研究中,较高比例的口腔肿瘤患者选择了言语/声音问题,而仅通过手术治疗的较高比例患者也选择了言语/语音问题。这些结果令人困惑,因为 19 例口腔肿瘤患者中仅有 12 例通过手术治疗,这些患者不太可能选择与放疗的副作用有关的问题,而手术会影响到一系列与语言有关的结构。相反,肿瘤位于其他部位的患者以及接受放射治疗或化学治疗的患者比例较高。放疗选择了疲劳和能量水平的项目。这些结果也令人困惑,因为在其他部位肿瘤的 73 例患者中,有 71 例接受过放疗或放化疗,这些治疗对疲劳和能量水平有显著影响[27]。这与最近的一项研究结果不同,该研究发现身体功能与肿瘤部位关系不大,而肿瘤分期似乎与其更特异相关[14]。我们的研究显示,肿瘤分期与选择语言/声音问题没有关联。其他研究发现,喉部肿瘤患者比其他患者更经常提出语言/声音问题,而与唾液有关的问题在口咽部肿瘤患者中特别常见[13]。这些研究是在不同的环境下进行的,患者样本更大,这可能解释了反应的差异。总体QOL与PCI-HN项目的总数之间有关联(图2),这与其他研究相似[14]。尽管本研究中的样本数太小,但在第二次使用PCI-HN的62例患者中,报告良好或更好的QOL的百分比从第一次的47%增加到66%,这可能证明了患者的适应和应对。
针对患者提出的问题,我们为他们提供了一系列的建议和干预措施。更广泛的MDT参与对于为这个群体提供高标准的病患护理是至关重要的,一些问题需要转诊到团队中不同的专业人员。报告疲劳/疲倦和能量水平问题的患者被转诊到麦克米伦的“变得积极/感觉良好”服务。报告黏液和口干问题的患者被转诊到牙科医师处进行复查。一些患者还报告了对癌症复发的恐惧、抑郁、情绪和焦虑等问题的担忧,并被转诊到心理援助和咨询机构。与肩部功能有关的问题通过转诊给物理治疗师来解决。有关味觉、咀嚼/进食、吞咽、咳嗽、语言/声音/被理解、食欲、体重和PEG管的问题,由适当的SLT和饮食临床医生处理。MDT团队成员围绕着帮助的途径以及期待改善方的面提供建议。干预措施还会根据处理这些问题的技术和策略给出,SLT确定了那些将从进一步的客观仪器评估中受益的患者。患者报告说,PCI-HN有助于与临床医生的沟通。
这项研究有一些局限性。样本在肿瘤大小、位置和治疗计划方面具有异质性。然而,HNC部位的比例反映了癌症的发病率和门诊的工作量,其中一半是口咽部。如果有更大的样本,就可以对病例组合因素和可能的相互联系进行更具体的分析讨论。由于COVID-19的爆发,研究招募和随访于2020年3月结束,面对面的咨询减少,转而使用远程医疗。不幸的是,在这种情况下不能进行问卷调查。这限制了样本量和研究的重复纵向要素。目前这项研究的数据是在没有额外资金支持的情况下收集的。由于人员配置问题,评估问卷只在研究过程中纳入了一部分,因此,数据是有限的。管理依赖于门诊的能力和支持人员的可用性,导致一些PCI-HN数据缺失。尽管我们的数据表明,PCI-HN的使用对咨询是有益的,但评价表没有匿名,这可能影响了结果。此外,没有衡量临床医生的经验,也没有衡量它是否对讨论或建议有任何影响。门诊功能的运作非常相似,但我们认识到,在更深入的研究中,纳入保真度测量对评估方法的所有差异以及PCI的使用将是有益的。研究数据仅限于一个中心的两个门诊,研究结果可能无法推广到其他中心的类似门诊,这些门诊可能有不同的患者组合。研究重点是报告患者对单页PCI-HN表的完成情况,没有尝试将客观结果或其他患者报告的问卷调查纳入。另外,鉴于没有比较问卷调查的结果,没有对照组或其他替代方案,也没有额外的结果测量来证明提示清单的益处,因此研究结果被视为探索性的。
本研究中的异质性样本是足够的,但是收集更多的数据来支持PCI-HN在这种门诊环境中的使用将会更有价值的,这可以应用于其他特定的患者群体。自COVID-19爆发以来,门诊最近转变为远程会诊,目前研究者在观察COVID-19流行期间PCI-HN的使用情况[28,29]。这些可能是我们门诊进一步研究的宝贵领域。虽然在研究中加入的时间较晚,但评估问卷提供了有价值的初步数据,这些数据表明在SLT/饮食随访门诊中使用PCI-HN能收获益处。识别HNC患者的交流障碍和饮食困难和社会心理影响,是帮助患者康复的关键。研究者正在评估PCI-HN方法用于常规门诊随访中在1年后对生活质量和UW-QOL领域的临床意义益处,这是正在进行的研究的主题[11]。
结论
我们的初步数据表明,PCI-HN适合在SLT和饮食联合门诊的常规临床实践中使用,作为常规临床护理的辅助手段。它有助于提出一些可能被遗漏的普遍问题,是针对HNC患者治疗后的吞咽、交流和营养需求的合适评估工具。早期发现影响进食、饮水和交流的问题,就有机会识别并提供SLT和饮食干预措施,这可以帮助患者适应和康复,并最终促进更好的治疗结果。
Acknowledgments
With thanks to Katie McLaughlin, Lauren Burch, and Carol Glaister for their help with data collection, and Clare Probert for her comments on the manuscript.
Funding: None.
Footnote
Provenance and Peer Review: This article was commissioned by the editorial office, Frontiers of Oral and Maxillofacial Medicine for the series “Health-Related-Quality of Life in Head and Neck Oncology”. The article has undergone external peer review.
Reporting Checklist: The authors have completed the STROBE reporting checklist. Available at https://fomm.amegroups.com/article/view/10.21037/fomm-21-81/rc
Data Sharing Statement: Available at https://fomm.amegroups.com/article/view/10.21037/fomm-21-81/dss
Conflicts of Interest: All authors have completed the ICMJE uniform disclosure form (available at https://fomm.amegroups.com/article/view/10.21037/fomm-21-81/coif). The series “Health-Related-Quality of Life in Head and Neck Oncology” was commissioned by the editorial office without any funding or sponsorship. SNR served as the unpaid Guest Editor of the series. The authors have no other conflicts of interest to declare.
Ethical Statement: The authors are accountable for all aspects of the work in ensuring that questions related to the accuracy or integrity of any part of the work are appropriately investigated and resolved. The study was conducted in accordance with the Declaration of Helsinki (as revised in 2013). The data for this study collected were collected during routine follow up HNC clinics. The present study was granted local audit approval by the Shrewsbury and Telford Hospital Trust audit department but did not require formal IRAS ethics approval. Informed consent was taken from all individual participants.
Open Access Statement: This is an Open Access article distributed in accordance with the Creative Commons Attribution-NonCommercial-NoDerivs 4.0 International License (CC BY-NC-ND 4.0), which permits the non-commercial replication and distribution of the article with the strict proviso that no changes or edits are made and the original work is properly cited (including links to both the formal publication through the relevant DOI and the license). See: https://creativecommons.org/licenses/by-nc-nd/4.0/.
References
- Handle-on-QOL—Quality of life in head and neck cancer. Available online: http://www.handle-on-qol.com.
- Clarke P, Radford K, Coffey M, et al. Speech and swallow rehabilitation in head and neck cancer: United Kingdom National Multidisciplinary Guidelines. J Laryngol Otol 2016;130:S176-80. [Crossref] [PubMed]
- Nguyen NA, Ringash J. Head and neck cancer survivorship care: a review of the current guidelines and remaining unmet needs. Curr Treat Options Oncol 2018;19:44. [Crossref] [PubMed]
- Jacobi I, van der Molen L, Huiskens H, et al. Voice and speech outcomes of chemoradiation for advanced head and neck cancer: a systematic review. Eur Arch Otorhinolaryngol 2010;267:1495-505. [Crossref] [PubMed]
- Greco E, Simic T, Ringash J, et al. Dysphagia treatment for patients with head and neck cancer undergoing radiation therapy: a meta-analysis review. Int J Radiat Oncol Biol Phys 2018;101:421-44. [Crossref] [PubMed]
- Ghazali N, Kanatas A, Scott B, et al. Use of the Patient Concerns Inventory to identify speech and swallowing concerns following treatment for oral and oropharyngeal cancer. J Laryngol Otol 2012;126:800-8. [Crossref] [PubMed]
- Shunmugasundaram C, Rutherford C, Butow PN, et al. Content comparison of unmet needs self-report measures used in patients with head and neck cancer: A systematic review. Psychooncology 2019;28:2295-306. [Crossref] [PubMed]
- Rogers SN, El-Sheikha J, Lowe D. The development of a Patients Concerns Inventory (PCI) to help reveal patients concerns in the head and neck clinic. Oral Oncol 2009;45:555-61. [Crossref] [PubMed]
- Ghazali N, Kanatas A, Bekiroglu F, et al. The patient concerns inventory: a tool to uncover unmet needs in a cancer outpatient clinic. Bull Roy Coll Surg Engl 2013;95:1-6. [Crossref]
- Allen S, Lowe D, Harris RV, et al. Is social inequality related to different patient concerns in routine oral cancer follow-up clinics? Eur Arch Otorhinolaryngol 2017;274:451-9. [Crossref] [PubMed]
- Rogers SN, Allmark C, Bekiroglu F, et al. Improving quality of life through the routine use of the patient concerns inventory for head and neck cancer patients: baseline results in a cluster preference randomised controlled trial. Eur Arch Otorhinolaryngol 2020;277:3435-47. [Crossref] [PubMed]
- Rogers SN, Ahiaku S, Lowe D. Is routine holistic assessment with a prompt list feasible during consultations after treatment for oral cancer? Br J Oral Maxillofac Surg 2018;56:24-8. [Crossref] [PubMed]
- Kanatas A, Ghazali N, Lowe D, et al. Issues patients would like to discuss at their review consultation: variation by early and late stage oral, oropharyngeal and laryngeal subsites. Eur Arch Otorhinolaryngol 2013;270:1067-74. [Crossref] [PubMed]
- Rogers SN, Alvear A, Anesi A, et al. Variations in concerns reported on the patient concerns inventory in patients with head and neck cancer from different health settings across the world. Head Neck 2020;42:498-512. [Crossref] [PubMed]
- Wilson JA, Carding PN, Patterson JM. Dysphagia after nonsurgical head and neck cancer treatment: patients' perspectives. Otolaryngol Head Neck Surg 2011;145:767-71. [Crossref] [PubMed]
- Kamal M, Barrow MP, Lewin JS, et al. Modeling symptom drivers of oral intake in long-term head and neck cancer survivors. Support Care Cancer 2019;27:1405-15. [Crossref] [PubMed]
- Zuydam AC, Rogers SN, Grayson K, et al. Routine use of swallowing outcome measures following head and neck cancer in a multidisciplinary clinic setting. Int Arch Otorhinolaryngol 2021;25:e185-92. [Crossref] [PubMed]
- Röing M, Hirsch JM, Holmström I. The uncanny mouth - a phenomenological approach to oral cancer. Patient Educ Couns 2007;67:301-6. [Crossref] [PubMed]
- Implementing personalised stratified follow-up pathways. NHS England and NHS Improvement. March 2020.
- Molassiotis A, Rogers M. Symptom experience and regaining normality in the first year following a diagnosis of head and neck cancer: a qualitative longitudinal study. Palliat Support Care 2012;10:197-204. [Crossref] [PubMed]
- Patterson JM, McColl E, Wilson J, et al. Head and neck cancer patients’ perceptions of swallowing following chemoradiotherapy. Support Care Cancer 2015;23:3531-8. [Crossref] [PubMed]
- Larsson M, Hedelin B, Athlin E. Lived experiences of eating problems for patients with head and neck cancer during radiotherapy. J Clin Nurs 2003;12:562-70. [Crossref] [PubMed]
- Shragge JE, Wismer WV, Olson KL, et al. Shifting to conscious control: psychosocial and dietary management of anorexia by patients with advanced cancer. Palliat Med 2007;21:227-33. [Crossref] [PubMed]
- Langius JA, van Dijk AM, Doornaert P, et al. More than 10% weight loss in head and neck cancer patients during radiotherapy is independently associated with deterioration in quality of life. Nutr Cancer 2013;65:76-83. [Crossref] [PubMed]
- Jager-Wittenaar H, Dijkstra PU, Vissink A, et al. Malnutrition and quality of life in patients treated for oral or oropharyngeal cancer. Head Neck 2011;33:490-6. [Crossref] [PubMed]
- Ravasco P, Monteiro-Grillo I, Marques Vidal P, et al. Impact of nutrition on outcome: a prospective randomized controlled trial in patients with head and neck cancer undergoing radiotherapy. Head Neck 2005;27:659-68. [Crossref] [PubMed]
- Bossi P, Di Pede P, Guglielmo M, et al. Prevalence of Fatigue in Head and Neck Cancer Survivors. Ann Otol Rhinol Laryngol 2019;128:413-9. [Crossref] [PubMed]
- Kanatas A, Rogers SN. The role of the head and neck cancer-specific patient concerns inventory (PCI-HN) in telephone consultations during the COVID-19 pandemic. Br J Oral Maxillofac Surg 2020;58:497-9. [Crossref] [PubMed]
- Kanatas A, Rogers SN. The after diagnosis head and neck cancer-specific patient concerns inventory (HaNC-AD) as a pre-treatment preparation aid during the COVID-19 pandemic. Eur Arch Otorhinolaryngol 2020;277:2141-5. [Crossref] [PubMed]

孙海水
硕士研究生,师从胡镜宙主任医师。上海交通大学附属第九人民医院规培基地住院医师。2022年山东省优秀毕业生。主要研究方向:口腔颌面软硬组织再生、口腔头颈肿瘤相关研究。以第一作者发表SCI论文2篇。(更新时间:2022-10-13)

杨文艺
上海交通大学医学院口腔临床医学博士研究生,师从胡镜宙主任医师。2019年上海市优秀毕业生。主要研究方向:口腔颌面头颈肿瘤的基础与临床研究。以第一作者发表论著于Cancer Letters,以共同第一作者发表论著于British Journal of Cancer。(更新时间:2022-10-13)

胡镜宙
博士,主任医师,博士生导师。现任上海交通大学医学院附属第九人民医院口腔颌面头颈肿瘤科主任医师,上海交通大学医学院博士研究生导师,口腔医学院口腔颌面头颈肿瘤教研室副主任。担任中国医药教育协会头颈专业委员会副主任委员、中国抗癌协会头颈肿瘤专业委员会委员等学术兼职工作。2018年获选进入“上海交通大学医学院高水平创新团队激励计划”。2020年获聘上海交通大学博士研究生导师,已指导2名全日制学术型硕士研究生毕业,其中一名毕业生获2019年“上海市优秀毕业生”称号,合作指导博士研究生2名毕业,两人均获得“上海市优秀毕业生”称号。科研方向为口腔颌面头颈肿瘤的基础与临床研究,主持国家自然科学基金课题3项,上海市自然基金课题1项。先后以通讯作者身份在British J Cancer、Cancer Letters、Molecular Cancer、Theranostics、Cancer Commun等高水平期刊发表研究成果。(更新时间:2022-10-13)
(本译文仅供学术交流,实际内容请以英文原文为准。)
Cite this article as: Zuydam AC, Lowe D, Rogers SN. Evaluation of the head and neck cancer patient concerns inventory in a cohort of patients attending routine multidisciplinary speech and language therapy/dietitian follow up clinics. Front Oral Maxillofac Med 2022;4:3.